Les mythes sur le cancer de la peau
Vous savez l’essentiel sur la prévention du cancer de la peau: appliquer un écran solaire, éviter les coups de soleil, surveiller les grains de beauté inhabituels, consulter un dermatologue régulièrement. Ce sont certes toutes de bonnes habitudes à prendre pour prévenir le cancer de la peau, mais il y a bien d’autres aspects à considérer.
Le cancer de la peau continue d’augmenter au Canada, bien qu’il s’agisse d’un cancer largement évitable, selon le dernier rapport des Statistiques canadiennes sur le cancer. Il est important d’en savoir plus en la matière afin de réduire vos risques. Et observez bien votre peau: prenez au sérieux ces taches et ces lésions sur votre corps.
Nous avons interrogé plusieurs spécialistes de la santé qui tentent ici, pour vous protéger, de dissiper les mythes le plus courants sur le cancer de la peau.

Je bronze et ne brûle jamais – pourquoi devrais-je m’en faire?
«Un grand mythe sur le cancer de la peau est que les personnes qui bronzent facilement sans brûler ne peuvent pas en avoir un. C’est complètement faux. Nous voyons ce cancer chez des patients avec toutes sortes de types de peau. Avoir un bronzage foncé ou une peau foncée qui ne semble pas brûler ne suffit pas à vous protéger», de dire la Dre Monica L. Halem, fondatrice et directrice médicale pour Dermatologic Surgery Cosmetic Laser Center de New York. Si le bronzage peut donner une impression de santé, c’est toujours une indication que la peau a subi des dommages.
Selon les Centers for Disease Control and Prevention (CDC), le bronzage est la réaction de la peau aux dommages. Les cellules cutanées indiquent qu’elles sont endommagées en produisant de la mélanine (une pigmentation additionnelle de la peau). Voici ce que les dermatologues aimeraient vous dire au sujet du cancer de la peau.

Les salons de bronzage sont sécuritaires
Faux. «Une seule séance dans un lit de bronzage avant l’âge de 35 ans peut faire augmenter de plus de 50% votre risque d’avoir un mélanome, le type le plus dangereux de cancer de la peau», explique la Dre Joslyn M. Albright, spécialiste en oncologie chirurgicale, cancer du sein et mélanome au Advocate Christ Medical Center à Chicago. Une étude publiée en 2012 dans le Journal of Clinical Oncology a suivi 73 494 infirmières pendant 20 ans et découvert que l’utilisation d’un lit de bronzage augmentait le risque de trois types de cancer de la peau: le mélanome malin, le carcinome basocellulaire et le carcinome squameux. À la suite de cette étude et d’une recherche similaire, les chercheurs ont conclu que les décideurs devraient imposer des restrictions à l’industrie du bronzage artificiel.
Il y a de quoi être surpris par ces faits inusités au sujet du cancer de la peau!
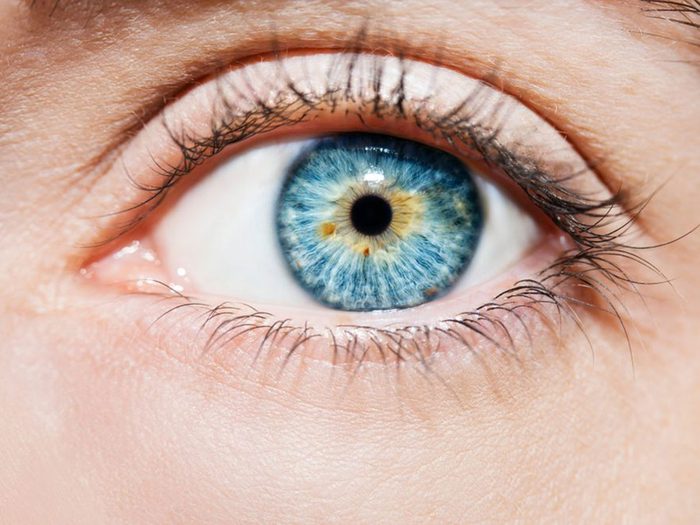
Le cancer de la peau se limite à la peau
Vos yeux peuvent aussi attraper un coup de soleil et développer un mélanome oculaire, un genre de cancer qui se forme dans les cellules produisant de la pigmentation dans vos yeux et autour. «Au même titre que les rayons UV endommagent la peau sous forme de coup de soleil, ils peuvent également blesser les yeux et affecter la vision; 94% des gens ne réalisent toutefois pas que le soleil peut être aussi dangereux pour leurs yeux qu’il l’est pour leur peau», affirme le Dr Ryan Parker, optométriste et consultant optométrique pour Essilor of America.
Selon le Dr Parker, si vos yeux sont exposés à des quantités excessives de rayons UV pendant une courte période, vous êtes susceptible de connaître un effet douloureux appelé photokératite, ou «coup de soleil de l’œil», qui comprend des symptômes comme les yeux rouges, la sensation d’avoir de la poussière dans les yeux, une sensibilité extrême à la lumière et un larmoiement excessif.
À l’instar de la peau, une exposition intense et répétée au soleil peut causer un cancer; le risque est encore plus grand pour les gens aux yeux pâles. Le Dr Parker suggère aussi d’abandonner l’idée en apparence géniale de s’endormir au soleil sans lunettes de soleil. «Selon la Skin Cancer Foundation, le cancer de la peau des paupières compte pour 5 à 10% de tous les cancers de la peau», ajoute-t-il.

L’achat d’écrans solaires avec un FPS élevé en vaut le coût
Le FPS, ou facteur de protection solaire, dans les écrans solaires et autres produits peut être trompeur. Voici comment ça fonctionne: un produit avec un FPS 100 permet théoriquement de rester au soleil, sans brûler, 100 fois plus longtemps que vous ne le pourriez autrement. Pour rester protégé, toutefois, vous devez en appliquer de nouveau si vous suez ou allez à l’eau. Les gens ont aussi tendance à utiliser une plus petite quantité d’écran solaire avec un FPS élevé qu’ils ne le feraient avec un écran ayant un FPS moins élevé lorsqu’ils en appliquent.
Un écran solaire avec un FPS 15 bloquera 93% des rayons UVB du soleil, explique la Dre Andrette Ward, pédiatre du White Memorial Community Health Center à Los Angeles. «Un FPS 30 en bloque 97%; un FPS 50, 98%, dit-elle. L’utilisation appropriée d’un écran solaire avec un FPS 30 est suffisante pour protéger contre les rayons UV nocifs. Les écrans solaires avec un FPS supérieur à 50 ne procurent pas de protection additionnelle contre les rayons UVB. Ils peuvent même ne pas bloquer suffisamment les rayons UVA.» La raison en est que l’Agence américaine des produits alimentaires et médicamenteux (Food and Drug Administration – FDA) n’a pas approuvé les ingrédients pouvant protéger contre les rayons UVA et UVB dans les écrans solaires présentant ces valeurs plus élevées de FPS.
Méfiez-vous de l’efficacité des écrans solaires maison!

Je ne peux pas faire grand-chose pour me protéger des rayons UVA
Selon la Dre Monica Halem, le zinc reste le meilleur bloqueur de rayons UVA et le plus complet. Vous paniquez au souvenir des surveillants sauveteurs avec de la pâte blanche sur le nez? «Le zinc se fait maintenant en formule transparente.» Comme il y a beaucoup de ces produits à base de zinc sur le marché, recherchez ceux qui contiennent au moins 20% d’oxyde de zinc, ou une combinaison de 15% d’oxyde de zinc avec du dioxyde de titane pour une protection optimale contre les rayons UVA. L’oxyde de zinc n’étant pas absorbé par la peau, cela en fait un excellent choix pour protéger les enfants du soleil.

Le bronzage dans l’enfance vous protège du cancer de la peau une fois adulte
«C’est l’un des plus grands mythes sur le cancer de la peau. De nombreuses personnes croient que le fait d’exposer beaucoup et tôt les enfants au soleil les désensibilise en grandissant au cancer de la peau et aux dommages causés par le soleil. En réalité, c’est tout le contraire», explique la Dre Ward. Une grande exposition au soleil pendant l’enfance ne fait que s’ajouter aux dommages de toute une vie causés par le soleil et augmente le risque d’avoir un cancer de la peau.
Vous serez surpris d’apprendre que votre peau peut vous aider à détecter certaines maladies.

Je n’ai pas besoin de mettre d’écran solaire pendant l’hiver
Avis aux adeptes des sports d’hiver: que ce soit l’été ou l’hiver, qu’il fasse chaud ou froid, le soleil reste le soleil. «Vous êtes exposé aux rayons UV même en hiver, particulièrement si vous skiez en haute altitude», déclare la Dre Halem. Si vous avez déjà plissé les yeux à cause du soleil sur la neige blanche et scintillante, vous savez que porter des lunettes de soleil pour protéger vos yeux pendant les mois d’hiver est important aussi.

Si le soleil est caché, je n’ai rien à craindre
Une journée nuageuse n’apporte aucune protection. «Les rayons UV peuvent traverser les nuages», explique la Dre Joslyn Albright. En fait, selon la Skin Cancer Foundation, 80% des rayons UV peuvent traverser la couverture nuageuse. Si vous tirez fierté de votre peau, assurez-vous quand vous allez à l’extérieur – que ce soit nuageux ou ensoleillé – d’appliquer une bonne couche d’écran solaire sur les zones de peau exposées. Et quand vous en appliquez, pensez à protéger ces endroits qu’on oublie souvent avec la crème solaire.

Mon enfant et moi avons la peau foncée, nous n’avons donc pas à nous inquiéter du cancer de la peau
Les gens de couleur peuvent avoir un cancer de la peau, bien que leur risque soit moins élevé que ceux qui ont la peau plus claire, selon les CDC. Tous les enfants ont besoin d’une protection contre les rayons UV, par contre. «Les enfants en bas âge ont moins de mélanine dans leur peau qu’ils en auront éventuellement une fois grands. Ça explique pourquoi ils sont moins bien protégés des rayons UV enfants qu’ils le seront adultes», explique la Dre Ward. N’oubliez pas que les dommages causés à la peau par le soleil sont cumulatifs. «C’est un fait que le cancer de la peau est moins fréquent chez les gens de couleur. Toutefois, comme les cancers de la peau ont tendance à être diagnostiqués plus tard chez ces populations, les conséquences sont plus graves», ajoute-t-elle.

Je vais rarement à l’extérieur, je n’ai donc pas besoin de protection solaire
Si l’un de vos moments préférés consiste à vous installer confortablement près de la fenêtre avec un bon livre, vous êtes plus exposé au soleil que vous ne le pensez. Les fenêtres bloquent les rayons UVB et les empêchent de brûler votre peau, mais elles ne sont d’aucune utilité pour réduire les rayons UVA nocifs associés au mélanome. Même s’il est vrai que vous ne pouvez pas attraper un coup de soleil lorsque vous êtes assis à l’intérieur, les rayons UVA peuvent traverser les vitres des fenêtres et des puits de lumière, sans oublier celles d’une voiture.
Malheureusement, ces mythes sur le cancer ont toujours la vie dure!
Je suis bien protégé parce que j’ai appliqué un écran solaire ce matin
Appliquer un écran solaire avant de quitter la maison le matin est un bon début! Par contre, «en réappliquer toutes les deux heures est la clé, particulièrement après avoir nagé, fait un entraînement intense et sué», insiste la Dre Albright. Et ça inclut votre maquillage pour le visage contenant un FPS; en effet, il peut être difficile de faire des retouches pendant la journée, mais si vous comptez sur votre maquillage pour protéger votre visage du soleil, c’est absolument nécessaire. Et, oui, il existe sur le marché des écrans solaires que vous pouvez appliquer sur votre maquillage.

Les vêtements protègent très bien du soleil
Tous les tissus ne sont pas égaux. En fait, les vêtements qui sont fabriqués dans des tissus légers d’été contiennent ordinairement un facteur de protection solaire (FPS) d’environ 5, ce qui est trop bas pour offrir une protection significative. «La plupart des gens croient qu’ils seront protégés s’ils portent un tee-shirt, mais ce genre de tissu léger n’offre pas beaucoup de protection contre le soleil, affirme la Dre Albright. Dans le cas où vous devrez vous retrouver dans un endroit complètement exposé au soleil, c’est une bonne idée de vous procurer des vêtements avec protection solaire. Les niveaux de protection vont de FPS 15 jusqu’à 50 et plus.»
Soyez attentif à ces symptômes qui pourraient signaler une maladie grave.

Vous êtes trop vieux pour avoir un cancer de la peau
«Beaucoup de mes patients pensent que le mélanome est un cancer courant chez les jeunes adultes, particulièrement chez les femmes. Ils ont raison, mais ça ne veut pas dire que les gens plus âgés, hommes et femmes, n’ont pas à s’en soucier», explique la Dre Albright. Selon la Société canadienne du cancer, le mélanome fait partie des trois cancers les plus souvent diagnostiqués chez les jeunes adultes (âgés de 15 et 29 ans), mais aussi chez les Canadiens âgés de 30 à 49 ans. Il est donc important de continuer à protéger sa peau des rayons UV et de consulter régulièrement un dermatologue tout au long de sa vie. N’hésitez pas à poser ces questions à votre dermatologue au sujet des soins de la peau.
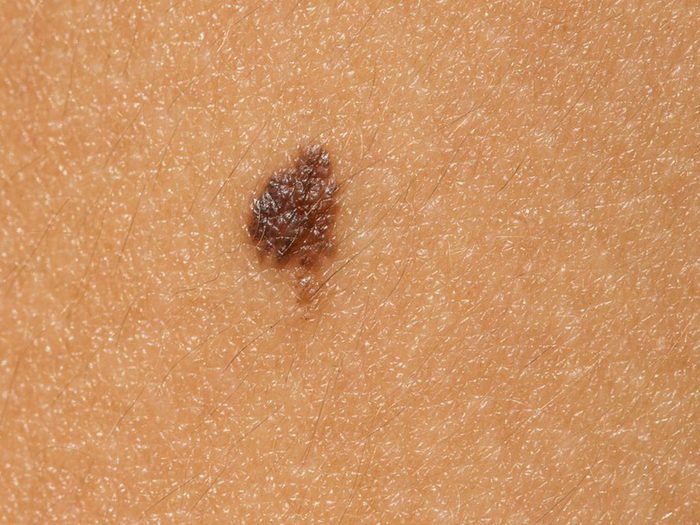
Des grains de beauté en petit nombre signifient un faible risque d’avoir un cancer de la peau
Les CDC classent le fait d’avoir beaucoup de grains de beauté comme un facteur de risque du cancer de la peau, mais le fait de ne pas en avoir ne signifie pas que vous ne courez aucun risque. Gardez un œil sur tout grain de beauté – même si vous n’en avez qu’un – et informez votre médecin si vous remarquez un changement. Mieux vaut savoir à quoi s’attendre quand on se fait enlever un grain de beauté.
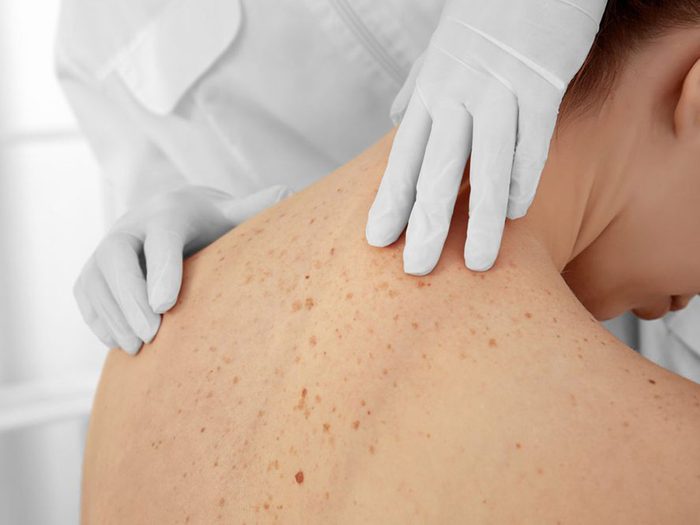
Les gens ne meurent pas du cancer de la peau
Le mélanome malin peut être mortel. Selon des données compilées par la Société américaine du cancer, plus de 100 350 nouveaux mélanomes ont été diagnostiqués aux États-Unis en 2020. De ce nombre, plus de 6000 personnes vont en mourir. Il est important de se rappeler que la plupart des cancers de la peau peuvent être évités en dissipant les mythes qui y sont associés et en adoptant des habitudes sécuritaires en matière de protection solaire.
Inscrivez-vous à l’infolettre de Sélection du Reader’s Digest. Et suivez-nous sur Facebook et Instagram!
